PUNTOS CLAVE DE ESTE BLOG
- La resistencia a la insulina comienza silenciosamente, y en muchos casos años antes de manifestar señales francas de enfermedad, por ese motivo debe buscarse en personas asintomáticas y debe hacer parte de los chequeos de rutina.
- Resistencia a la insulina es el corazón del Síndrome Metabólico y la variable más central y más frecuentemente desatendida del riesgo cardiovascular.
- Resistencia a la Insulina comienza mucho antes de que una persona desarrolle todas las manifestaciones del Síndrome Metabólico.
CONCLUSIONES
- El enfoque convencional centrado en la glucosa “glucocéntrico” nos dificulta detectar el problema de manera oportuna. Esperar a que el azúcar se eleve, significa esperar a que la función pancreática decline al punto que la síntesis de insulina no logre compensar la resistencia de los tejidos a la acción de la insulina. Es decir, esperar a que el azúcar se eleve = llegar muy tarde.
- La resistencia a la insulina puede ocurrir en personas jóvenes y delgadas, empeorar el acné de la pubertad, acelerar el desarrollo sexual de los niños (menarquia precoz) y complicar la fertilidad de parejas jóvenes. No es solamente un problema de personas mayores o con obesidad.
- A pesar de la controversia sobre los puntos de corte para el examen de insulina, cuando logramos una percepción global del escenario (como es usual en medicina funcional) y tomamos los síntomas, las medidas antropométricas y unos exámenes enfocados, podemos tener señales muy claras de si una persona se encuentra en óptimas condiciones metabólicas o por el contrario ya ha comenzado a acumular resistencia a la insulina.
ÍNDICE DE ESTE CONTENIDO
- Introducción
- ¿Cuántas personas tienen Resistencia a la Insulina?
- Resistencia a la Insulina no es solo un problema solo del adulto mayor
- Síntomas de Resistencia a la Insulina
- El Síndrome Metabólico es una consecuencia tardía de la Resistencia a la Insulina
- Prediabetes ocurre tarde, mucho antes tuviste resistencia a la Insulina
- ¿Cómo saber si tengo Resistencia a la Insulina?
- ¿Cuánto es lo normal para insulina basal?
- La insulina es el primer marcador en sangre que podemos encontrar alterado
- Parámetros de salud metabólica óptima
- Conclusiones
Introducción
Estas son las expresiones coloquiales de mis pacientes con resistencia a la insulina:
- “Ya no me queda la ropa”.
- “Siento el metabolismo como lento”.
- “Ya no bajo tan fácil de peso”.
- Pero también síntomas que no están relacionados con el peso como menstruación irregular, dificultades para embarazarse o bajos niveles de energía, depresión o ansiedad.
(Ver la lista completa de síntomas más adelante)
Sabemos que se trata de un problema metabólico, en palabras de un paciente “algo no está bien, pero el médico me dice que los exámenes están normales” … Entonces ¿qué examen necesitamos para detectar el problema? Esa es justamente la pregunta que vamos a responder en este blog.
Muchas personas enfrentan esta situación bizarra de sentirse enfermos metabólicamente y de asistir a sus médicos convencionales para encontrar “todo en rango normal”. Y la escena se repite, en miles de consultorios de medicina convencional cada minuto que pasa. Y lo frustrante es que “si yo me siento desmejorado, fatigado, con la mente nublada ¿por qué los exámenes convencionales salen normales?”
“Muchas personas tienen la glicemia normal (por debajo de 99mg/dl) a costa de niveles muy altos de insulina.”
Recordemos que la insulina se libera para controlar los picos de azúcar en sangre. Y una respuesta adaptativa normal a elevaciones repetidas del azúcar, es una insulina crónicamente elevada. Desde ese punto de vista, la hiperinsulinemia (insulina elevada) es el primer mecanismo del organismo para compensar la gradual resistencia de los tejidos a la acción de esta hormona. Parece enredado, pero vamos a tratar de contarlo más despacio, y de conectar esas ideas con nuestras decisiones de vida.
¿Cuántas personas tienen Resistencia a la Insulina?
Cerca de un 88% de la población.[1]
Venimos hablando sobre resistencia a la insulina, que es esa alteración metabólica clave, la primera en aparecer, mucho antes del desarrollo de hipertensión, diabetes y muchas otras enfermedades crónicas (ver post anterior “Resistencia a la insulina y sus consecuencias”.
En ese camino de aprendizaje que queremos que tengas a través de navegar por nuestros contenidos, la Resistencia a la Insulina es una de esas piezas de mayor relevancia, porque como vimos:

- La Resistencia a la Insulina:
- Ocurre muy temprano (niños y adolescentes pueden padecerla).
- Es demasiado frecuente.
- Es el mecanismo común de muchas enfermedades crónicas.
- Lo más importante: ES TOTALMENTE REVERSIBLE con estilo de vida y alimentación

En una publicación reciente que examinó los datos de la encuesta nacional de salud y nutrición de los EEUUU.[1], encontraron que solo un 12% de la población se encontraba dentro de los parámetros de SALUD METABOLICA, es decir que un 88% de la población tenía algún grado de DISFUNCIÓN METABÓLICA.

Quiero enfatizar esto porque si estás leyendo este blog sabes que no es suficiente con saber que no tienes diabetes, (que es un desenlace tardío), estamos buscando estar realmente saludables.
Y es que entre “no tienes diabetes” y una “salud metabólica óptima” pueden haber muchos años de diferencia, que la medicina convencional puede no ayudarnos a identificar. De tal manera que, si algo no anda bien, queremos saberlo de inmediato, para hacer los ajustes desde casa.
Resistencia a la Insulina suele estar presente en personas con enfermedades del corazón, obesidad e hipertensión arterial y descubrirla y corregirla es importante para ellos, pero no se comparan con los inmensos beneficios de descubrir el problema antes de que ocasione toda una vida de enfermedades crónicas, múltiples diagnósticos y tratamientos con fármacos.
La resistencia a la insulina:
- Se instaura silenciosamente y en la gran mayoría de personas,
- Suele ser totalmente asintomática por años.
- Cuando por fin se manifiesta, da señales muy inespecíficas,
que pueden ir desde un poco de baja energía o problemas leves con el peso, hasta un infarto al corazón, sin antecedentes previos.
Resistencia a la insulina no es solo un problema solo del adulto mayor
En mis años de práctica como médico funcional, he encontrado que buscar activamente la resistencia a la insulina en TODOS mis pacientes (tengan o no síntomas), es la mejor manera de detectar desajustes silenciosos, (antes de que causen una enfermedad crónica).
Y nos ayuda a priorizar las intervenciones de estilo de vida y alimentación con la suficiente intensidad que requiere cada caso.
Aquí planteo una primera controversia:
Si una persona joven y “sana” o una pareja de jóvenes que quieren ser padres, asisten al médico, deberían correrse las pruebas para buscar activamente si tienen o no Resistencia a la Insulina. Actualmente en el esquema de medicina convencional eso no sucede nunca.
La resistencia a la insulina disminuye el éxito reproductivo tanto de hombres como de mujeres.[2]
Es más, deberíamos buscar resistencia a la insulina en niños y adolescentes aun si no sufren de obesidad (aunque la interpretación de tales laboratorios en este grupo de edad sea más compleja). Ahí es donde podemos impactar más drásticamente la salud y el pronóstico de vida de una persona, pero además porque de continuar con las tendencias de incremento de obesidad, hígado graso y prediabetes en niños[3] podríamos decir que en pocas décadas seremos una especie en vía de extinción.
¿Resistencia a la Insulina en niños y adolescentes?
En EEUU el 16% de los niños entre 6-11 años se encuentran en sobrepeso[4]
La resistencia a la insulina y la obesidad infantil se han implicado con la incidencia de pubertad precoz[5] [6] y muchas otras condiciones médicas de la edad pediátrica que 20 años atrás eran más bien raras y hoy son el pan de cada día en los consultorios de un endocrinólogo.
La pubertad y la adolescencia son grupos de población muy propensos a desarrollar resistencia a la insulina por diferentes mecanismos que es materia de investigación.
¿Por qué un adolescente es más propenso a la Resistencia a la Insulina?
- Tiene una mayor masa grasa,
- Un mayor influjo de hormonas sexuales y
- Unas mayores concentraciones de hormona de crecimiento[7],
- pero además porque son uno de los grupos de edad en los que más se consume azúcar.
Existe un activo debate sobre cómo determinar Resistencia a la Insulina en este grupo de edad pues se ha encontrado una elevada variabilidad en las mediciones de insulina en ayunas.[8]
Es tan acentuada esa tendencia a la Resistencia a la Insulina en la pubertad que algunos autores proponen puntos de corte más permisivos en este grupo poblacional, lo cual considero sensato, siempre y cuando no se caiga en la alcahuetería de un consumo desproporcionado del azúcar
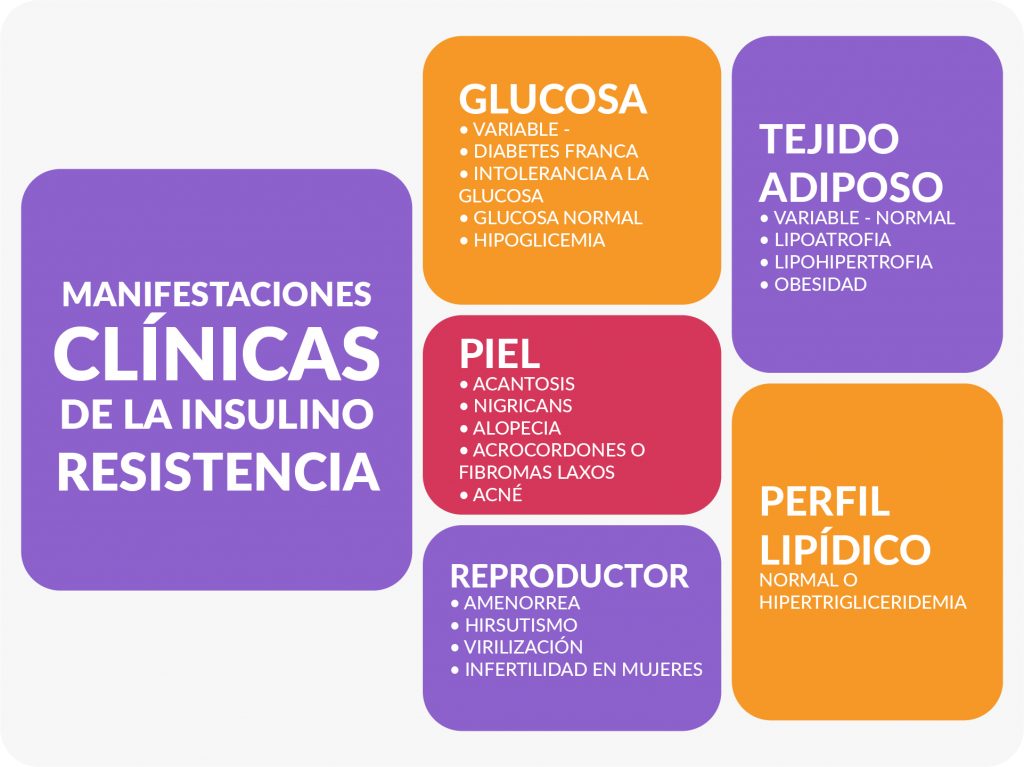
Síntomas de Resistencia a la Insulina
De tal manera que TODAS LAS PERSONAS deberían ser evaluadas para resistencia a la insulina, así estén asintomáticos y sin sobrepeso, pero especialmente todos aquellos que tengan algunas de las señales de resistencia a la insulina:
El sobrepeso es la señal más obvia de Resistencia a la Insulina, pero también puede presentarse en personas sedentarias (sin sobrepeso) y en personas demasiado delgadas que tienen una mala alimentación (Demasiado delgado usualmente implica poca masa muscular, y sabemos que el órgano mejor capacitado y más importante para manejar el azúcar son justamente los músculos). Una persona delgada tiene poco espacio en sus músculos para manejar el exceso de carbohidratos que consume.
Veamos entonces, Síntomas de Resistencia a la Insulina:
- Obesidad y sobrepeso, Recuerda la insulina inhibe la utilización de la grasa como fuente de energía (inhibe la lipólisis) es decir que bajo su influencia la grasa corporal solo aumenta.
- Fatiga, agotamiento, bajo desempeño cognitivo. A medida que los tejidos se hacen resistentes a la acción de la insulina, también disminuye la disponibilidad de fuentes de energía, de tal manera que es una paradoja porque tenemos mucha sobrante energía fuera de la célula (que termina convirtiéndose en depósitos de grasa) y muy poca energía dentro de la célula, y una baja actividad mitocondrial (que es la fábrica de energía dentro de la célula)
- Hambre frecuente, y no precisamente de comer brócoli (de comer pan, galletas). La insulina al ser una fuerte señal ANABÓLICA reduce los sustratos energéticos disponibles. De hecho, luego de fuerte pico de insulina suelen presentarse episodios de hipoglicemia reactiva (periodos de hipoglicemia que suelen dar síntomas neurológicos como irritabilidad, hambre, ansiedad, dolor de cabeza)
- Irritabilidad, ansiedad, fluctuaciones del humor. Las fluctuaciones del azúcar típicas de una persona con resistencia a la insulina es uno de los mayores estresores del organismo. Las caídas del azúcar (por un exceso en la liberación de insulina) generan hipoglicemia. Y la hipoglicemia detona una descarga de las hormonas del estrés (cortisol, adrenalina) y al final de cuentas, disminuye la capacidad del organismo de manejar las demás dificultades propias de la vida.
- Mala memoria, deterioro cognitivo y en estados avanzados Resistencia a la Insulina: DEMENCIA. Muchos autores han llamado a este tipo de demencia (asociado a insulino-resistencia cerebral) la Diabetes tipo 3.[9]
- Dolores de cabeza y cuadros de migraña. La severidad y duración de las crisis son proporcionales al grado de resistencia a la insulina.[10] Vale adicionar que he visto muchísimos casos de migraña se resuelven al recuperar la salud metabólica.
- Problemas con la fertilidad, abortos recurrentes, Irregularidad menstrual o ausencia de la menstruación (SOP, síndrome de ovario poliquístico), diabetes gestacional, bajo peso fetal y excesivo peso al nacer (macrosomia) pueden ser derivados de Resistencia a la Insulina en la gestación. [11]
- Aumento de la tensión arterial, podemos decir que cerca del 90% de las personas que desarrollan Hipertensión Arterial en algún momento, venían acumulando Resistencia a la Insulina, por años. Sin embargo, ni el paciente ni su médico descubren el origen del problema. Y lo más triste de todo es que los fármacos para controlar la tensión arterial no mejoran la resistencia a la insulina.
- Acné, acantosis nigricans (coloración oscura de los pliegues de la piel), enfermedades inflamatorias de la piel como la psoriasis y otros escenarios más complejos como la alopecia androgénica, la hidradenitis supurativa y el hirsutismo se han encontrado en directa relación con la resistencia a la insulina.[12]
- En hombres la Disfunción Eréctil y los problemas de la próstata tienen mucho que ver con Resistencia a la Insulina (la Resistencia a la Insulina es una de las causas de hiperplasia prostática benigna)[13]
Todos los puntos de esa lista de problemas pueden revertirse, cuando entendemos su origen y llamamos a las cosas por su nombre. Solo en ese momento es posible comprometernos a cambiarlas. Y una gran parte de la transformación viene de tomar conciencia del problema.
Una de las experiencias más desalentadoras para las personas con sobrepeso o incluso obesidad es pasar por sus chequeos de rutina y encontrar que tienen exámenes normales o quizás algo elevados los triglicéridos, pero de resto todo aparece normal. Esa experiencia refuerza la errada idea de que el sobrepeso es heredado y que como es una tendencia familiar no podemos hacer mucho para cambiarlo.
La realidad, por el contrario, es que la resistencia a la insulina (oculta detrás de todas las personas con sobrepeso) es lo que los condiciona a comer de más, a permanecer con hambre y a convertir todo ese exceso de calorías en depósitos de grasa (no solamente en el tejido adiposo que expande sin limitación) sino también en el hígado, los músculos y muchos otros órganos, a medida que desarrollan resistencia a la insulina.
El Síndrome metabólico es una consecuencia tardía
de la Resistencia a la Insulina.
El término “Resistencia a la Insulina” hoy en día genera 139.212 resultados en PubMed uno de los buscadores científicos más populares. Y vemos cómo en los últimos 9 años el número de publicaciones sobre el tema son los más altos.
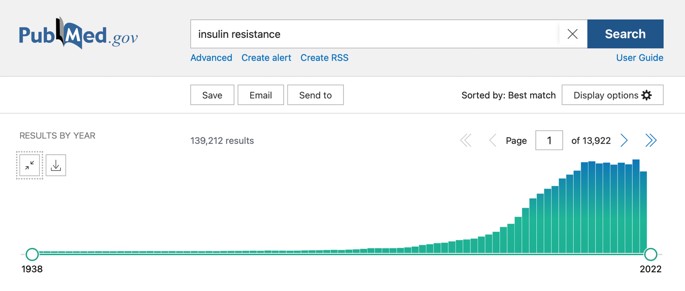
Es paradójico que un término tan empleado en la investigación, continúe siendo mal definido y difícil de aplicar a la práctica médica, dado que no se han logrado definir unos puntos de corte[14] globalmente aceptados, que clasifiquen a una persona de “insulino resistente”.
LA RESISTENCIA A LA INSULINA NO ES UNA ENFERMEDAD.
Eso debe quedarnos claro, es un desajuste metabólico que le abre la puerta a muchas enfermedades (ver artículo anterior)
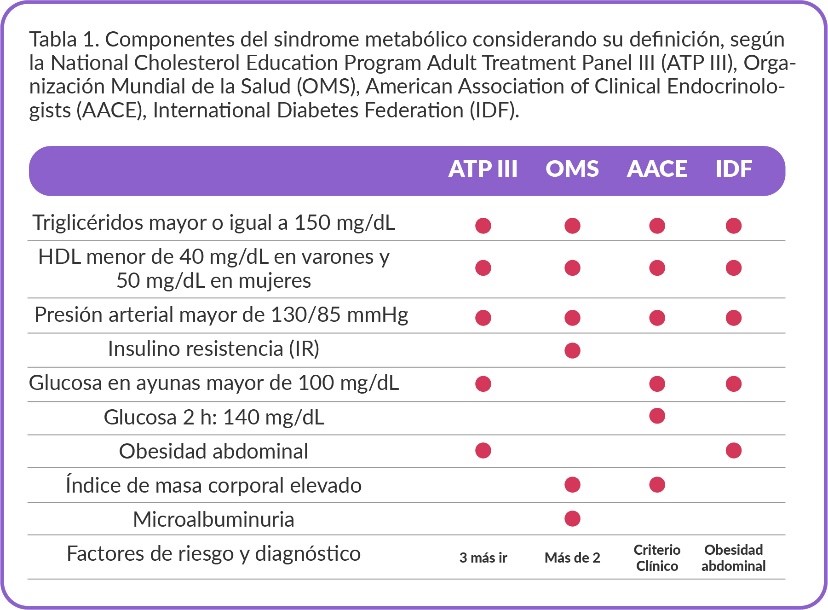
Un término mucho más conocido que Resistencia a la Insulina es el de Síndrome Metabólico, que inicialmente surgió como una agrupación de los principales factores de riesgo para enfermedad cardiovascular.
Existen muchos criterios diferentes que han evolucionado en los últimos años ([15]) pero básicamente se compone de 5 variables:
- Elevación del azúcar
- Elevación de la tensión arterial
- Elevación de triglicéridos
- Disminución del HDL
- Aumento de peso

La agrupación de esos 5 parámetros de salud en una sola entidad (Sd Metabólico) ayudó a comprender que todas estas son alteraciones muy relacionadas entre sí y con mucha frecuencia suelen aparecer juntas, pero esta definición no nos ayudó a entender que todas ellas TIENEN UNA MISMA CAUSA: que es Resistencia a la Insulina.
Fue gracias a los trabajos del Gerald Reaven[16] que hoy sabemos que la causa fundamental de cualquiera de esas 5 manifestaciones es la resistencia a la insulina y que a medida que se corrige la resistencia a la insulina, estas 5 manifestaciones comienzan a revertirse en algunas personas hasta la resolución completa.
En efecto, tener alteradas estas 5 variables aumenta de forma dramática la mortalidad cardiovascular. Y en el afán de protegernos, la medicina convencional nos ofrece un amplio espectro de drogas farmacéuticas para de “manejar el problema”:
- Fármacos para disminuir el azúcar.
- Fármacos para disminuir la tensión arterial.
- Fármacos para bajar triglicéridos.
- Hasta ahora no tenemos fármacos para subir el HDL.
- Y la farmacoterapia para bajar de peso no ha traído buenos resultados.
Desafortunadamente los resultados no han sido tan satisfactorios.
- Si no estamos resolviendo la resistencia a la insulina con nuestro estilo de vida, cada año que pasa vamos a necesitar dosis más altas, fármacos más potentes para manejar las consecuencias de una causa no atendida.
- El paciente se aburre de tomar la pastilla o se le olvida y la presión se le sube, el colesterol se le dispara o se le sube el azúcar.
En el fondo, el mayor problema es que el paciente no entiende de dónde vienen sus padecimientos y se desmotiva. Y un paciente desmotivado, desmotiva a sus médicos que no tienen nada más que ofrecerle.
El gran problema de definir el problema (Síndrome Metabólico) a partir de sus consecuencias, es que acabamos manejando las consecuencias sin atender su causa.
Lo más paradójico es que tales fármacos que bajan el azúcar, la presión arterial y los triglicéridos NO MEJORAN LA RESISTENCIA A LA INSULINA.
La única excepción parcial a esta afirmación es la Metfomina, que además de disminuir de forma moderada los niveles de azúcar en sangre, se ha encontrado disminuye los índices de resistencia a la insulina, sin embargo, sus efectos no son superiores a los cambios intensivos de la alimentación o la adopción de un régimen de ejercicio.
No quiero decir con ello que los fármacos no sirvan para nada o que deban suspenderse. En muchos escenarios clínicos pueden ser favorables, idealmente de forma temporal, mientras se resuelven las causas de Resistencia a la Insulina. Y enfatizo que cualquier modificación en el uso de fármacos debe ser guiada por tu médico.
Pero es relevante saber que eso que estoy haciendo para manejarme la presión o el azúcar o los triglicéridos no me hace más sano… y quizás solo atenúa las complicaciones a largo plazo.

Criterios de Síndrome Metabólico
- Circunferencia abdominal >90cm (hombres) y >80cm (mujeres)
- Tensión arterial elevada, definida por TAS > 135 o TAD > 85 mmHG
- Triglicéridos (TG) > 150 mg/dl
- HDL < 40 (hombres) y HDL < 50 en mujeres.
El resumen de esta sección:
- SÍNDROME METABÓLICO es causado por Resistencia a la Insulina, la Resistencia a la Insulina es el desarreglo fundamental que da lugar a todas las demás manifestaciones. Al corregir la Resistencia a la Insulina, se revierten todas las manifestaciones del Síndrome Metabólico.
- La mayor desventaja de definir el Síndrome Metabólico en sus 5 componentes es pensar que solamente las personas con Síndrome Metabólico tienen Resistencia a la Insulina. La verdad es que muchas personas sin criterios de Sd Metabólico tienen bastante Resistencia a la Insulina y es la Resistencia a la Insulina la causa de muchos de sus padecimientos, síntomas o riesgo de enfermar, aunque sus médicos convencionales no lo hayan advertido.
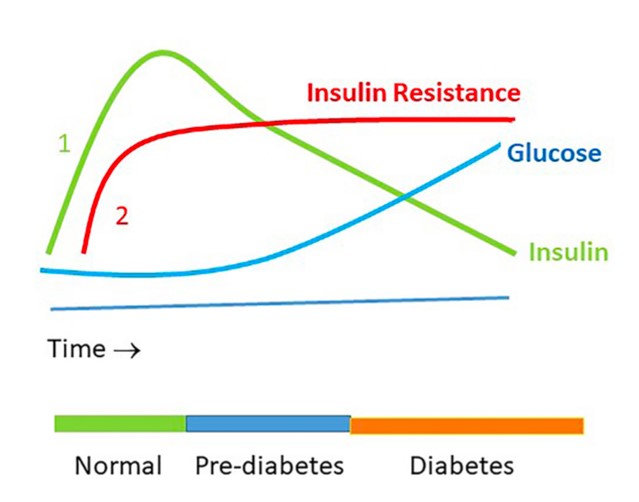
Prediabetes ocurre tarde, mucho antes tuviste resistencia a la insulina
Vale insistir en que resistencia a la insulina no es lo mismo que prediabetes. Habitualmente el paciente pre-diabético tiene mucha resistencia a la insulina, eso está super claro.
Pero la prediabetes se define con base en una elevación sostenida del azúcar en sangre y recordemos que el azúcar solamente se eleva cuando el páncreas no logra producir suficiente insulina para compensar la mala dieta y la resistencia de los tejidos a la acción de a la insulina.
Es decir, que el azúcar solamente se eleva luego de años de resistencia a la insulina. Ahí radica la joya de esta prueba (medición de insulina en sangre), que nos permite detectar el problema muchos años antes de se deteriore el organismo, cuando todavía puede resolverse con intervenciones de bajo costo y muy bajo riesgo como la alimentación (insertar enlace de blog sobre dieta paleo) y el ejercicio (ver en otro artículo: Cómo resolver la resistencia a la insulina) y muchas otras esferas implicadas en la solución.
Uno encuentra muchas veces personas en obesidad que no tienen el azúcar elevado, es más lo tienen bajo, pero con niveles de insulina francamente altos. Es decir, entradas masivas de azúcar a la sangre (por una dieta convencional, elevada en azúcar y carbohidratos), que obligan al organismo a descargar frecuentes pulsos de insulina para tratar de mantener niveles normales del azúcar.
“Tienes el azúcar normal, no te preocupes…”
“la subida de la tensión arterial es posiblemente una herencia… y vamos a manejarlo con estas pastillas.”

Estas pueden ser las palabras bien intencionadas del médico que desconoce la verdadera causa de las enfermedades metabólicas, y que juzga la situación a partir de unos exámenes demasiados básicos. Por ejemplo, una persona con:
- Glicemia: 98
- TG: 155
- HDL: 42
- Cr: 0,9
Esos exámenes básicos (las pruebas que se hacen en atención primaria) NO nos muestran “la fuerza” que puede estar haciendo el organismo para mantener el azúcar en rango normal.
Una persona puede estar progresando a lo largo de años hacia la resistencia a la insulina, pero si su sistema logra mantener la glicemia en rango normal, va a salir de sus chequeos médicos pensando que está saludable y que la elevación de la tensión arterial es una herencia o se trata de “Hipertensión Esencial” como se le llamaba anteriormente para señalar que no había un claro factor causal.
Lo grave es que si ni el paciente, ni su médico entienden el origen de lo que esta sucediendo, con el tiempo el problema solo va a empeorar. Muchas personas sufren primero de hipertensión arterial y este es el primer campanazo de un problema metabólico, que las pastillas para la presión No le resuelven. Así pasan los años y el riesgo cardiovascular solo aumenta. Para algunos desafortunados, la primera señal de Resistencia a la Insulina puede ser un infarto fulminante.
¿Cómo saber si tengo Resistencia a la Insulina?
Las siguientes son preguntas que puedes responderte por ti mismo:
- ¿Tienes sobrepeso u obesidad?
a. Sobrepeso: IMC > 25
b. Obesidad IMC > 30 - ¿Tienes grasa visceral aumentada? (con o sin sobrepeso)
a. Circunferencia abdominal > 90cm (hombres) y > 80cm (mujeres) para Latinoamérica. [19] - ¿Tienes condiciones médicas que suelen vincularse con Resistencia a la Insulina?
a. Prediabetes
b. Hipertensión arterial
c. Triglicéridos < 150 con HDL bajo
d. SOP Síndrome de Ovario Poliquístico
e. Acantosis nigricans
f. Hígado graso - ¿Cómo están tus exámenes? Esta es la pieza que debieras recorrer de la mano un Médico Funcional entrenado. (Clic aquí para pedir una cita en CMF)
¿Cuánto es lo normal para insulina basal?
La controversia sobre si debemos o no medir insulina en ayunas despierta acalorados debates y a lo largo de años las sociedades de endocrinología han desaconsejado su uso para evaluar la salud metabólica de personas normales (reservándose para escenarios clínicos raros y poco frecuentes como sospecha de tumor productor de insulina o de la diabetes tipo 1).
Existen varios argumentos por los que no se recomienda medir insulina en persona normales
(Información detallada para profesionales Clic aquí: descargable)
Pero en términos resumidos podemos decir que:
• La insulina basal es altamente variable (al consumo de azúcar)
• Es una prueba en la que la técnica de laboratorio no ha sido estandarizada.
• No hay un acuerdo sobre los rangos normales
¿CUÁNTO DE INSULINA (en ayunas) ES NORMAL (medicina convencional)?

Hay una gran controversia sobre los valores normales de insulina:
Sin embargo, en Medicina Funcional venimos acumulando años de experiencia clínica que nos confirma la enorme utilidad de la prueba de Insulina (en el contexto de un ejercicio clínico riguroso) para detectar oportunamente la enfermedad metabólica, en sus primeros inicios, para motivar a los pacientes a esforzarse y a empoderarlos en su capacidad de tomar buenas decisiones; para definir la intensidad de las intervenciones del estilo de vida y monitorear el éxito o el fracaso de las intervenciones.
Ahí radica gran parte del éxito de la Medicina Funcional, en detectar tempranamente los desajustes, generar conciencia y comprensión de sus causas, para el paciente se sane desde la comodidad de su casa, antes de desarrollar una enfermedad crónica.
Así que, con todas las distintas modalidades de intervención (que cubriremos en otro blog) lo que tratamos es que las personas se muevan, con el paso de los años hacia estar cada vez mejor, (y no cada vez más viejos, deteriorados y llenos de fármacos)
La insulina es el primer marcador en sangre que podemos encontrar alterado
Parámetros de salud metabólica óptima
PARAMETROS DE UNA SALUD METABÓLICA ÓPTIMA:
A continuación, les dejo los parámetros de referencia (que usamos en Medicina Funcional) que reflejan una SALUD METABÓLICA ÓPTIMA:
- Una insulina en ayunas < 5 μU/ml
- Índice HOMA ideal < 1,0
- Una glicemia pre < 85 mg/dl
- 2h Post carga (de 75gr de glucosa) 90 – 120 mg/dl
- Una relación TG* / HDL < 2,0 (*triglicéridos)
Muchos lectores que se sienten totalmente sanos pueden estar por fuera de estos rangos, y la idea aquí no es tratar de convencerlos de que están enfermos. La intensión con esta información es que cada persona aprenda a conocer en qué punto se encuentra en el amplio espectro que va de una salud metabólica óptima hasta la diabetes.
Quiero cerrar este blog citando algunas de las conclusiones del excelente libro “Why We Get Sick” de Benjamin Bikman PhD.
Ningún órgano del cuerpo se escapa de los efectos dañinos de un desequilibrio en los niveles de insulina. Es el desequilibrio más frecuente de todos y el factor unificador de una multiplicidad de síntomas y de enfermedades crónicas de diferente índole.
Síndrome Metabólico es una manifestación tardía, se manifiesta solamente cuando se han agotado mecanismos compensatorios. La identificación temprana es una de las herramientas más poderosas de la medicina moderna para frenar la marea destructiva de la resistencia a la insulina.
Cuando el tratamiento médico se enfoca en controlar el azúcar con fármacos, sin detectar y corregir la resistencia a la insulina, con el tiempo el paciente requiere dosis cada vez mayores, nuevos fármacos y la enfermedad solo tiende a empeorar.
En la medicina convencional se enseña que el paciente con diabetes es crónico y debe aprender a vivir con la enfermedad. Eso desmotiva…
La enfermedad crónica NO es progresiva e irreversible, cuando detectamos y corregimos sus causas. La resistencia a la insulina es el corazón de las enfermedades metabólicas.
Cuando entendemos que existe la posibilidad de revertir la enfermedad, las personas están mucho más dispuestas a comprometerse a hacer el trabajo y a sostener a un cambio profundo de su estilo de vida.
Conclusiones
- El enfoque convencional centrado en la glucosa “glucocéntrico” nos dificulta detectar el problema de manera oportuna. Es decir, esperar a que el azúcar se eleve = llegar tarde.
- Muchas personas, cerca del 88% de la población, niños, adolescentes, jóvenes y adultos tienen algún grado de resistencia a la insulina y no lo saben.
- La resistencia a la insulina es TOTALMENTE REVERSIBLE con cambios intensivos del estilo de vida (este contenido se aborda en otro blog).
- Encontrar una insulina elevada en ayunas es sugestivo de resistencia, porque el cuerpo eleva la hormona para vencer la baja respuesta de los tejidos a la acción de la hormona, pero no es el único ni el mejor indicador. Probablemente sí el más temprano.
- Una insulina en ayunas < 6 μU/ml es deseable.
- A pesar de la controversia sobre los puntos de corte para insulina, cuando tenemos una mirada completa de los síntomas, las medidas antropométricas y unos exámenes bien enfocados, podemos tener señales muy claras de si una persona se encuentra en óptimas condiciones metabólicas o por el contrario ya ha comenzado a acumular resistencia a la insulina.
Espero sinceramente que poner esta información en tus manos sea de beneficio para ti y tus seres queridos.
Cuéntanos, ¿cómo ha sido tu experiencia de navegar los sistemas convencionales de salud alrededor de estos temas tan controversiales?
Compártenos tus valores de insulina basal y post carga al inicio y luego de implementar algunos cambios en tu estilo de vida.
Citas medicas
Centro Medicina de Funcional
REFERENCIAS
[1] Araújo J, Cai J, Stevens J. Prevalence of Optimal Metabolic Health in American Adults: National Health and Nutrition Examination Survey 2009-2016. Metab Syndr Relat Disord. 2019 Feb;17(1):46-52. doi: 10.1089/met.2018.0105. Epub 2018 Nov 27. PMID: 30484738.
https://pubmed.ncbi.nlm.nih.gov/30484738/
[2] Sliwowska, J. H., Fergani, C., Gawałek, M., Skowronska, B., Fichna, P., & Lehman, M. N. (2014). Insulin: its role in the central control of reproduction. Physiology & behavior, 133, 197–206. https://doi.org/10.1016/j.physbeh.2014.05.021https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4084551/
[3] Pacifico L, Di Martino M, Anania C, Andreoli GM, Bezzi M, Catalano C, Chiesa C. Pancreatic fat and β-cell function in overweight/obese children with nonalcoholic fatty liver disease. World J Gastroenterol. 2015 Apr 21;21(15):4688-95. doi: 10.3748/wjg.v21.i15.4688. PMID: 25914480; PMCID: PMC4402318.https://pubmed.ncbi.nlm.nih.gov/25914480/
[4] Chiarelli F, Marcovecchio ML. Insulin resistance and obesity in childhood. Eur J Endocrinol. 2008 Dec;159 Suppl 1:S67-74. doi: 10.1530/EJE-08-0245. Epub 2008 Sep 19. PMID: 18805916.https://pubmed.ncbi.nlm.nih.gov/18805916/
[5] Dunger DB, Ahmed ML, Ong KK. Effects of obesity on growth and puberty. Best Pract Res Clin Endocrinol Metab. 2005 Sep;19(3):375-90. doi: 10.1016/j.beem.2005.04.005. PMID: 16150381.https://pubmed.ncbi.nlm.nih.gov/16150381/
[6] Chung S. (2017). Growth and Puberty in Obese Children and Implications of Body Composition. Journal of obesity & metabolic syndrome, 26(4), 243–250. https://doi.org/10.7570/jomes.2017.26.4.243https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6489471/
[7] Jeffery, A. N., Metcalf, B. S., Hosking, J., Streeter, A. J., Voss, L. D., & Wilkin, T. J. (2012). Age before stage: insulin resistance rises before the onset of puberty: a 9-year longitudinal study (EarlyBird 26). Diabetes care, 35(3), 536–541. https://doi.org/10.2337/dc11-1281https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3322712/
[8] Schwartz B, Jacobs DR Jr, Moran A, Steinberger J, Hong CP, Sinaiko AR. Measurement of insulin sensitivity in children: comparison between the euglycemic-hyperinsulinemic clamp and surrogate measures. Diabetes Care. 2008 Apr;31(4):783-8. doi: 10.2337/dc07-1376. Epub 2008 Jan 3. PMID: 18174496.https://pubmed.ncbi.nlm.nih.gov/18174496/
[9] de la Monte SM, Wands JR. Alzheimer’s disease is type 3 diabetes-evidence reviewed. J Diabetes Sci Technol. 2008 Nov;2(6):1101-13. doi: 10.1177/193229680800200619. PMID: 19885299; PMCID: PMC2769828. [10] Rainero I, Limone P, Ferrero M, Valfrè W, Pelissetto C, Rubino E, Gentile S, Lo Giudice R, Pinessi L. Insulin sensitivity is impaired in patients with migraine. Cephalalgia. 2005 Aug;25(8):593-7. doi: 10.1111/j.1468-2982.2005.00928.x. PMID: 16033384.https://pubmed.ncbi.nlm.nih.gov/16033384/
[11] Sliwowska, J. H., Fergani, C., Gawałek, M., Skowronska, B., Fichna, P., & Lehman, M. N. (2014). Insulin: its role in the central control of reproduction. Physiology & behavior, 133, 197–206. https://doi.org/10.1016/j.physbeh.2014.05.021https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4084551/
[12] Napolitano M, Megna M, Monfrecola G. Insulin resistance and skin diseases. ScientificWorldJournal. 2015;2015:479354. doi: 10.1155/2015/479354. Epub 2015 Apr 21. PMID: 25977937; PMCID: PMC4419263.https://pubmed.ncbi.nlm.nih.gov/25977937/
[13] Kopp W. Diet-Induced Hyperinsulinemia as a Key Factor in the Etiology of Both Benign Prostatic Hyperplasia and Essential Hypertension? Nutr Metab Insights. 2018 May 8;11:1178638818773072. doi: 10.1177/1178638818773072. PMID: 30455570; PMCID: PMC6238249.https://pubmed.ncbi.nlm.nih.gov/30455570/
[14] Staten MA, Stern MP, Miller WG, Steffes MW, Campbell SE; Insulin Standardization Workgroup. Insulin assay standardization: leading to measures of insulin sensitivity and secretion for practical clinical care. Diabetes Care. 2010 Jan;33(1):205-6. doi: 10.2337/dc09-1206. PMID: 20040676; PMCID: PMC2797975. [15] Alberti KG, Eckel RH, Grundy SM, Zimmet PZ, Cleeman JI, Donato KA, Fruchart JC, James WP, Loria CM, Smith SC Jr; International Diabetes Federation Task Force on Epidemiology and Prevention; Hational Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; International Association for the Study of Obesity. Harmonizing the metabolic syndrome: a joint interim statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; and International Association for the Study of Obesity. Circulation. 2009 Oct 20;120(16):1640-5. doi: 10.1161/CIRCULATIONAHA.109.192644. Epub 2009 Oct 5. PMID: 19805654.https://pubmed.ncbi.nlm.nih.gov/19805654/
[16] Reaven GM. Banting lecture 1988. Role of insulin resistance in human disease. Diabetes. 1988 Dec;37(12):1595-607. doi: 10.2337/diab.37.12.1595. PMID: 3056758. [17] Alberti KG, Eckel RH, Grundy SM, Zimmet PZ, Cleeman JI, Donato KA, Fruchart JC, James WP, Loria CM, Smith SC Jr; International Diabetes Federation Task Force on Epidemiology and Prevention; Hational Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; International Association for the Study of Obesity. Harmonizing the metabolic syndrome: a joint interim statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; and International Association for the Study of Obesity. Circulation. 2009 Oct 20;120(16):1640-5. doi: 10.1161/CIRCULATIONAHA.109.192644. Epub 2009 Oct 5. PMID: 19805654.https://pubmed.ncbi.nlm.nih.gov/19805654/
[18] Alberti KG, Eckel RH, Grundy SM, Zimmet PZ, Cleeman JI, Donato KA, Fruchart JC, James WP, Loria CM, Smith SC Jr; International Diabetes Federation Task Force on Epidemiology and Prevention; Hational Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; International Association for the Study of Obesity. Harmonizing the metabolic syndrome: a joint interim statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; and International Association for the Study of Obesity. Circulation. 2009 Oct 20;120(16):1640-5. doi: 10.1161/CIRCULATIONAHA.109.192644. Epub 2009 Oct 5. PMID: 19805654.https://pubmed.ncbi.nlm.nih.gov/19805654/
[19] Alberti KG, Eckel RH, Grundy SM, Zimmet PZ, Cleeman JI, Donato KA, Fruchart JC, James WP, Loria CM, Smith SC Jr; International Diabetes Federation Task Force on Epidemiology and Prevention; Hational Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; International Association for the Study of Obesity. Harmonizing the metabolic syndrome: a joint interim statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; and International Association for the Study of Obesity. Circulation. 2009 Oct 20;120(16):1640-5. doi: 10.1161/CIRCULATIONAHA.109.192644. Epub 2009 Oct 5. PMID: 19805654.https://pubmed.ncbi.nlm.nih.gov/19805654/
[20] McLaughlin T, Abbasi F, Cheal K, Chu J, Lamendola C, Reaven G. Use of metabolic markers to identify overweight individuals who are insulin resistant. Ann Intern Med. 2003 Nov 18;139(10):802-9. doi: 10.7326/0003-4819-139-10-200311180-00007. PMID: 14623617.https://pubmed.ncbi.nlm.nih.gov/14623617/
[21] McAuley KA, Williams SM, Mann JI, Walker RJ, Lewis-Barned NJ, Temple LA, Duncan AW. Diagnosing insulin resistance in the general population. Diabetes Care. 2001 Mar;24(3):460-4. doi: 10.2337/diacare.24.3.460. PMID: 11289468.https://pubmed.ncbi.nlm.nih.gov/11289468/
[22] Johnson JL, Duick DS, Chui MA, Aldasouqi SA. Identifying prediabetes using fasting insulin levels. Endocr Pract. 2010 Jan-Feb;16(1):47-52. doi: 10.4158/EP09031.OR. PMID: 19789156.https://pubmed.ncbi.nlm.nih.gov/19789156/ [23] Janssen,J.A.M.J.L. Hyperinsulinemia and Its Pivotal Role in Aging, Obesity, Type 2 Diabetes, Cardiovascular Disease and Cancer. Int. J. Mol. Sci. 2021, 22, 7797. https://doi.org/10.3390/ ijms22157797


Muchas gracias Dr. es de gran ayuda este articulo, he luchado con este flajelo toda mi vida hace dos años atrás llevo escuchándolo y leyendo sus artículos me han revelado mucho para conocer un poquito de esto pero sinceramente a los médicos que he ido ninguno me ha hablado de este tema pues mis exámenes son normales pero ahora entiendo algo al respecto y necesito tomar cartas sobre el asunto!
Gracias!
La hemoglobina glicosulada no es un examen útil también para detectar la resistencia a la insulina?
En efecto, la Hb glucosilada es un marcador importante de la salud metabólica… sin embargo la resistencia a la Insulina es un desajuste temprano. Lo que más altera la Hb glucosilada son elevaciones sostenidas de la glicemia y recuerda que el azúcar se eleva cuando la resistencia a la insulina ha progresado por años. Respuesta corta: Ayuda a definir prediabetes y mal control metabólico… pero puede estar “normal” en pacientes con Resistencia a la Insulina
Dr Juan David Aristizabal Muchas gracias por la informacion acerca del sindrome metabolico sus causas y consecuencias y mas aun la importancia de detectaclo a tiempo para revertirlo y prevenir efectos mas daninos en el futuro. Gracias por todo el contenido clinico facil de entender y basado en referencias de fuentes fidedignas .